Liebe Leser*innen,
in diesem Blog stellt die Praxis am Sachsenring/ die Praxis für KPNI, Ihnen die chronisch- entzündlichen Darmerkrankungen vor. Unter diesem Begriff werden die Krankheitsbilder des Morbus Crohn und der Colitis ulcerosa zusammengefasst. Der alternativmedizinische Ansatz bestehend aus Ernährungsmedizin, Gesundheitscoaching und orthomolekularer Therapie bei der Behandlung von CED Patienten wird häufig vernachlässigt. Und das obwohl die Studienlage eindeutig zeigt, wie positiv sich dieser flankierende Behandlungsansatz auf das Befinden der betroffenen Patienten auswirkt. Die KPNI vereint diese 3 Behandlungsansätze in einem Therapiekonzept.
Leitsymptomatik Colitis ulcerosa und Morbus Crohn
Der Leidensdruck und die Einschränkung der Lebensqualität sind häufig massiv, da die Leitsymptomatik chronisch- entzündliche Darmerkrankungen gekennzeichnet ist durch häufige Durchfälle die mit einem allg. Kraftverlust einhergehen können. Dennoch unterscheiden sich beide Erkrankungen in den Syptomen wie folgt:
Colitis ulcerosa:
• Blutige, schleimige Durchfälle, schubweiser Verlauf
• Bauchschmerzen, oft krampfartig vor der Stuhlentleerung
• Gewichtsverlust, Kraftverlust
• Eventuell Fieber
Morbus Crohn:
• Regelmäßig auftretende, oft schleimige Durchfälle, meist ohne Blut
• Wiederkehrende Bauchschmerzen, oft im rechten Unterbauch
• Manchmal Gewichtsverlust und leichtes Fieber
Wie und wo ist der Darm betroffen?
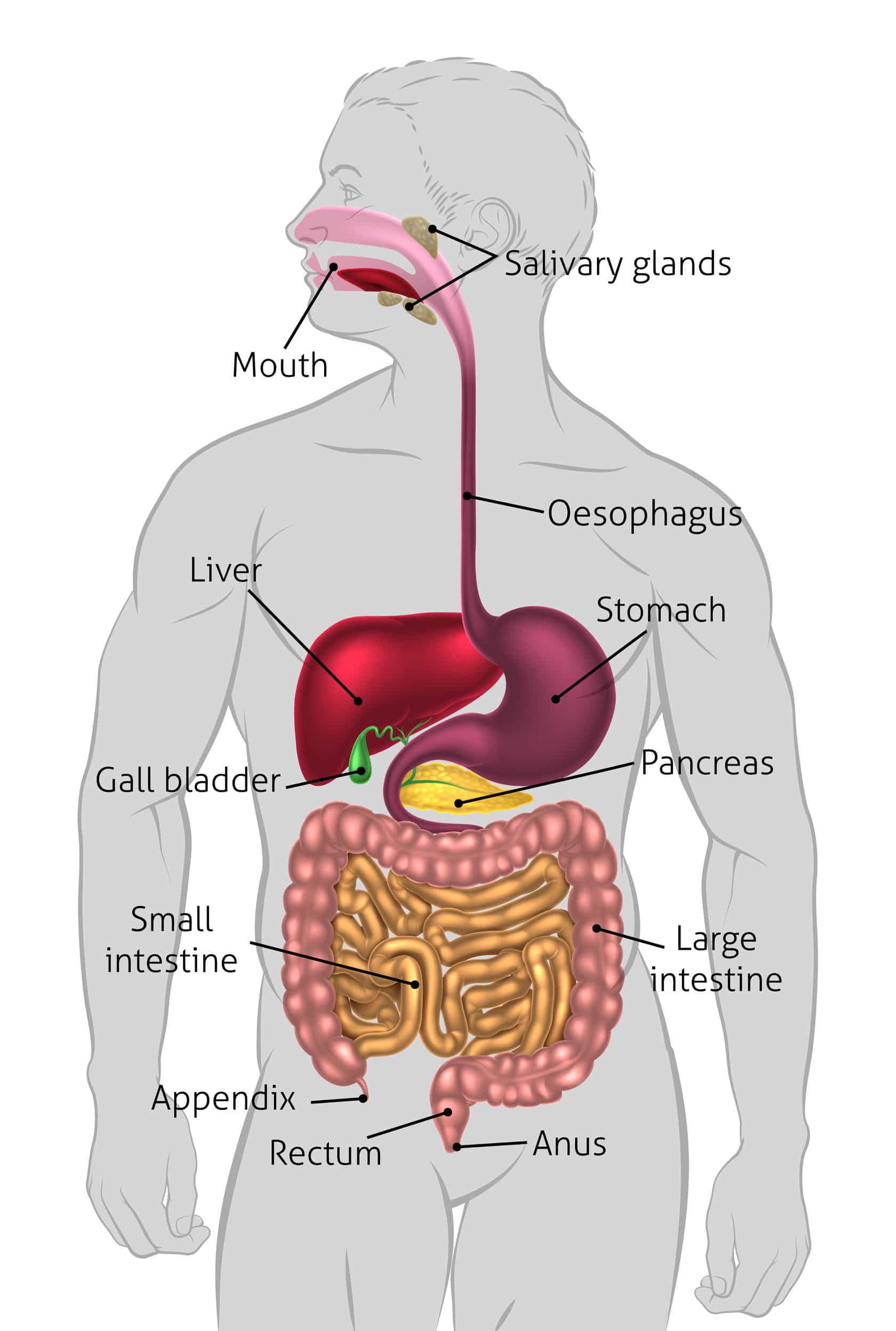
Foto Christos Georghiou (123rf.com)
Das Krankheitsbild des Morbus Crohn kann den gesamten Verdauungstrakt, vom After bis zum Mund, betreffen. Die entzündlichen Prozesse treten aber meist im Darmbereich auf, insbesondere im Bereich des Endabschnittes des Dünndarmes. Da dieser Abschnitt auch “terminales Ileum” genannt wird, heisst der Morbus Crohn auch ” Ileitis terminalis” (die Endung “-itis” bedeutet in der Medizin immer “Entzündung”). Die entzündeten Darmabschnitte sind beim Morbus Crohn jedoch in der Regel nicht zusammenhängend - krankhaft veränderte und gesunde Bereiche wechseln sich ab. An den Entzündungsherden sind sämtliche Schichten des Darms befallen, teilweise regelrecht zerstört.
Das Krankheitsbild der Colitis ulcerosa (übersetzt: “Dickdarmentzündung mit Geschwüren”) unterscheidet sich von der Crohn-Erkrankung maßgeblich dadurch, dass die Entzündung auf den Bereich des Dickdarms begrenzt ist. Dieser ist hier kontinuierlich entzündet. Die stärkste Entzündung wird immer im Enddarm (Rektum) gefunden. Befallen ist anders als bei Morbus Crohn jedoch ausschließlich die Schleimhaut als oberste Darmschicht.
chronisch- entzündlichen Darmerkrankungen und gen. Disposition
Was die Erkrankung konkret auslöst ist noch nicht vollständig bekannt: Allerdings spielt eine genetische Disposition beim Morbus Crohn eine stärkere Rolle als bei der Colitis ulcerosa. Allerdings erklärt allein diese spezifische Auffälligkeit (z.B. im NOD2/CARD15-Gen) nur ca. 50% der Crohn-Erkrankungen. Es gibt von daher auch Betroffene, die keine nachweisbaren genetischen Veränderungen haben. Sicher belegt ist hingegen, dass Rauchen das Bild des Morbus Crohn triggert.
Phatophysiolgie von chronisch- entzündlichen Darmerkrankungen
Beide Erkrankungen führen- etwas unterschiedlich in der Phatogenese- zu einem Zusammenbruch der Darmschleimhautbarriere. Es resultiert eine pathologische Aktivierung des Darmimmunsystems mit der Folge einer proinflammatorischen (-entzündlichen) Zytokinproduktion. Die Toleranz gegen die bakterielle Darmflora sinkt bzw. es kommt gehäuft zu Fehlern bei der Bakterienerkennung. Bei der Phatophysiologie des Morbus Chron erfolgt die Immunsystemaktivierung über eine sog. TH- 1- Antwort mit der maßgeblichen Zytokinproduktion von TNF- alpha, bei Colitis ulcerosa erfolgt die Immunsystemaktivierung über eine sog. TH-2- Antwort mit der maßgeblichen Zytokinproduktion von IL-5 / 13.
schulmedizinische Therapie: v.a. die Bekämpfung der Entzündung
Aminosalizylate (Mesalazin)
Zur Linderung der Beschwerden bei akuten Schüben stehen verschiedene Medikamente zur Verfügung, die die Entzündung kurzfristig hemmen und beseitigen sollen. Beide Krankheitsbilder werden in der leichten bis mittelschweren Form mit einem sog. Aminosalizylate (Mesalazin) behandelt. Dieser Wirkstoff hemmt verschiedene Enzyme, die entzündungsfördernde Gewebshormone (Zytokine) bilden. Bei Entzündungsprozessen sind zudem häufig aggressive Sauerstoffverbindungen (sog. Freie Radikale) vermehrt vorhanden, welche das Darmgewebe zusätzlich schädigen. Mesalazin kann hier auch reaktive Sauerstoffspezies (ROS) neutralisieren helfen.

Foto lculig (123rf.com)
Corticosteroide (Steroide)
Ebenso kommen Wirkstoffe der Familie der Corticosteroide (Steroide) häufig zum Einsatz. Hierzu gehört auch das körpereigene Hormon Cortison, das der Mensch in Stresssituationen automatisch selbst ausschüttet.
Viele Corticosteroidmedikamente wirken auf den ganzen Körper (systemisch) mit dem Ziel Entzündungen zu hemmen. Jedoch gibt es auch Corticosteroide, die den Wirkstoff hauptsächlich im Darm freisetzen. So kann beispielsweise eine spezielle MMX®-Darreichungsform (MMX® Retard-Tabletten, z.Z. mit dem Wirkstoff Budesonid erhältlich) die Abgabe des Wirkstoffes auf den Darm konzentrieren. Auch topisch angewendete Steroide, zu denen rektal-applizierte Produkte wie Schäume und Spülungen gehören, sind hier zu nennen. Sie sind vor allem bei Colitis Ulcerosa-bedingten Entzündungen im Enddarm indiziert.
Immunsupressiva und Biologika
Bei schwereren Verläufen kommen auch sogenannten Immunsuppressiva zum Einsatz. Sie reduzieren künstlich die im Falle einer Entzündung gesteigerte Aktivität des körpereigenen Abwehrsystems. Dadurch wird die Entzündung vorübergehend zurückgedrängt.
Zur Anwendung gelangen in der CED-Therapie auch sogenannte Biologika (Adalimumab). Sie bekämpfen die Entzündung mittels Antikörpern, welche einen bestimmten Entzündungsstoff (Zytokin) des Patienten angreifen (z.B. den bereits erwähnten TNF-alpha).
CED: Linderung mit orthomolekularer Therapie und Lebensmittel- Immunologie
Die Bedeutung des Microbioms
Eine wichtige Grundlage der ergänzenden, flankierenden orthomolekularen Therapie ist die Behandlung des Microbioms, da dieses eine entscheidende Rolle im Krankeitsgeschehen spielt.
Die Gabe von Ballaststoffen - wie resistente Stärke oder Zellulose- werden durch die Verdauungsenzyme nicht gespalten und durch die Darmbakterien zu kurzzeitigen Fettsäuren fermentiert. Hier ist v.a. das Butyrat zu nennen, welches zum einen die Zellen der Darmschleimhaut ernährt und zum anderen eine entzündungshemmende Eigenschaft besitzt. Studien zeigen, dass durch resistente Stärke in einer bestimmten Dosierung die Anzahl akuter Schübe verringert als auch die Revision verlängert werden kann.

Calas Welt- der Podcast und die Praxis am Sachsenring
Hören Sie zum Thema Darm und Microbiom auch gerne die Podcast- Folge Nr.35
Zudem zeigen mehrere Studien, dass eine Kombination aus Bifidobakterien und Lactobakterien bei Colitis ulcerosa Patienten die Krankheitsaktivität hemmen sowie eine Revision aufrechterhalten können. Die Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS) empfiehlt in Ihrer S3- Leitlinie zu Colitis ulcerosa zur Remissionsbehandlung bereits den Eschericha- coli- Stamm- Bissle 1917 als Monospezies- Probiotikum als Alternative zu den bereits erwähnten Acylicylaten (Mesalazin). Die Kombination als Lacto- und Bifidobakterien wurde noch nicht in die Leitlinien aufgenommen.
Lebensmittel- Immunologie
Neben einer Modulation des Microbioms ist es natürlich unerläßlich die Ernährungsgewohnheiten dahingehend zu verändern, dass sog. Antinutrienten bzw. proentzündliche Nahrungsmittel vom Einkaufszettel gestrichen werden. Solche die das Entzündungsgeschehen modifizieren können, werden im Sinne der Lebensmittel- Immunologie vermehrt auf den Speiseplan gesetzt. Hier seien als Stoffklasse beispielsweise Allicin, Epicatechin, Flavonide und Polyphenole genannt.

Foto Kerdkanno (123rf.com)
Ein Polyphenol ist der sekundäre Pflanzenstoff Curcumin - das aus dem Wurzelstock der KURKUMA - Pflanze gewonnenen wird. Curcumin moduliert die Entstehung reaktiver Sauerstoffradikale, in die Entzündung involvierte Enzyme sowie auch Zytokine wie das TNF-alpha.
In einer iranischen Studie von 2020 konnte z.B. gezeigt werden, dass die orthomolekulare Therapie mit Curcumin - in einer entsprechenden Dosierung- bereits nach 8 Wochen einen nachweisbar positiven Effekt auf die Krankheitsaktivität und Revision von Patienten mit Colitis ulcerosa hat.
Vitamin D und Immunsystem
Die Bedeutung von Vitamin D für das Immunsystem habe ich vor kurzem bereits in einem Blogbeitrag vom 14.11.2020 berschrieben. Bezogen auf die chronisch- entzündlichen Darmerkrankungen sei hier nochmals dezidiert erwähnt, dass Vitamin D immunmodulierend wirkt und die Synthese von TNF- alpha hemmt. Ein sehr bedeutender Entzündungsmediator im Krankheitsgeschehen der CED. Weitere Untersuchungsergebnisse zeigen, dass CED Patienten häufig geringere Vitamin D- Spiegel haben als gesunde Kontrollpersonen. Im Rahmen einer Studie konnte mit einer bestimmten Menge an Vitamin D die Rezidivrate bei Morbus Crohn deutlich gesenkt werden.
Nehmen Sie gerne Kontakt zu diesem Thema mit der Praxis am Sachsenring auf, Ihrer Heilpraktikerpraxis in Köln für Ernährungsberatung, kPNI und Gesundheitscoaching.
Ihre kPNI - Praxis in Köln
Birgit Schroeder, Master in kPNI
Literatur:
- Higgins et.al., (2013), Resistant Starch: apromisingdietary agent for the prevention treatment of inflammatory bowl disease, Current Oppinion in Gastroenterology 29:190-194
- Palumbo et.al.(2016), The long-term effects of probiotics in the therapie of colitis ulcerosa : a clinical study, Biomedical Papers of University Czech Republic
- Mansoori et.al. (2020), The effect of curcumin supplementation on cinical outcomes and inflammatory makers in patients with ulcerative colitis. Phytother Research
- O‘Sullivan, (2016): Is Vitamin D supplementation a viable treatment for Crohn‘s disease?, Expert Rev Gastroenterolo Hepatol 10(1):1-4
